Regresar
¿La infección por el virus del herpes zóster incrementa el riesgo de demencia?
Desde el herpes zóster hasta la densitometría ósea, los hallazgos clave de nuevos estudios significativos sobre la demencia dieron lugar a la tendencia clínica.
En 2019, el número estimado de casos de demencia en el mundo ascendió a 57,4 millones. Se espera que esa cifra aumente casi al triple para 2050. En vista del aumento previsto de la incidencia, y la falta de opciones de tratamiento sustanciales, se está siguiendo de cerca la investigación de posibles factores de riesgo para ayudar a evitar la enfermedad.
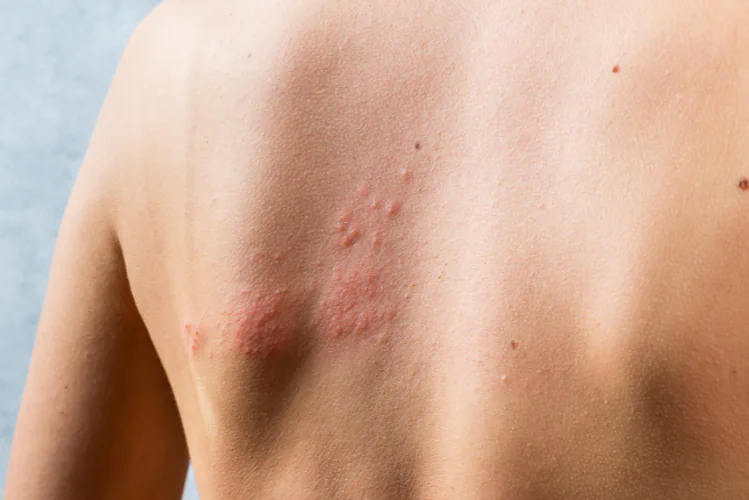
Recientemente se han investigado las asociaciones con el herpes zóster (ver infografía), el aislamiento social y el uso de determinados medicamentos. Los hallazgos dieron lugar a que la demencia se convierta de nuevo en la Tendencia clínica de esta semana.
Utilizando registros médicos daneses, los investigadores identificaron a 247.305 personas que habían acudido a un hospital por herpes zóster o a las que se les había recetado medicación antiviral para el herpes zóster en un periodo de 20 años. A continuación, los equipararon con 1ʹ235.890 personas que no tenían herpes zóster. Al contrario de lo que se esperaba, la infección por herpes zóster se asoció con un pequeño descenso (7%) del riesgo relativo de demencia por cualquier causa durante el seguimiento (hazard ratio[HR]: 0,93; intervalo de confianza de 95% [IC 95%]: 0,90 a 0,95). No se encontró un mayor riesgo de demencia a largo plazo en los análisis de subgrupos, excepto posiblemente entre aquellos con infección que afectaba al sistema nervioso central (HR: 1,94; IC 95%: 0,78 a 4,80). Sin embargo, la fracción de demencia atribuible a esta rara complicación fue baja (< 1%), lo que indica que la vacunación universal tiene poco potencial para reducir el riesgo de demencia. No obstante, los investigadores plantean que debería fomentarse la vacunación contra el herpes zóster en poblaciones de adultos mayores porque puede prevenir complicaciones.
Un factor de riesgo de demencia que se ha confirmado recientemente es el aislamiento social. Los resultados de un amplio estudio epidemiológico prospectivo muestran que los individuos que declararon sentirse socialmente aislados tenían una peor función cognitiva al inicio y eran más propensos a desarrollar demencia. Los investigadores examinaron los datos de 462.619 personas (media de edad: 57 años) de todo el Reino Unido. Al inicio, 9% de ellas declararon estar socialmente aisladas y 6% dijeron sentirse solas. En comparación con los controles, las que se sentían aisladas o solas tenían una peor función cognitiva al inicio del estudio, después de controlar edad, origen étnico, sexo, nivel de educación e ingresos. Tras un seguimiento medio de 11,7 años, 4.998 participantes desarrollaron demencia. La incidencia fue 26% mayor en los que habían declarado estar socialmente aislados (odds ratioajustado: 1,26; IC 95%: 1,15 a 1,37). Las imágenes de resonancia magnética de unos 32.263 participantes que se realizaron unos 9 años después del inicio del estudio revelaron que los que tenían mayores niveles de aislamiento social eran más propensos a tener un menor volumen de sustancia gris en zonas del cerebro vinculadas al aprendizaje y la memoria. No se encontró ninguna relación entre los sentimientos de soledad declarados y la demencia o el volumen de sustancia gris, lo que contradice los resultados anteriores.
Los resultados se dividieron en vínculos con dos clases de fármacos diferentes. En un estudio reciente se descubrió que el consumo de opioides en los ancianos se asocia con un aumento de casi 40% del riesgo de demencia. En la investigación participaron 91.307 ciudadanos israelíes de 60 años o más. Durante el estudio, 3,1% de los participantes estuvieron expuestos a opioides a una edad media de 73,94 años y 5,8% desarrollaron demencia a una media de edad de 78,07 años. El riesgo de aparición de demencia aumentó significativamente en los expuestos a opioides frente a los no expuestos en el grupo de edad de 75 a 80 años (hazard ratio ajustado [HRa]: 1,39; IC 95%: 1,01 a 1,92; estadístico Z = 2,02, p < 0,05).
Las noticias fueron mucho mejores en lo que respecta a la demencia y el uso de inhibidores de la bomba de protones, aunque siguen existiendo dudas sobre las posibles asociaciones. En los resultados de un estudio presentado el 23 de mayo en el Congreso de la Digestive Disease Week (DDW) de 2022, no se encontró ninguna asociación entre el uso de inhibidores de la bomba de protones o antagonistas de los receptores H2 de la histamina (ARH2) y una mayor probabilidad de demencia, enfermedad de Alzheimer o deterioro cognitivo de nueva aparición en personas mayores de 65 años. Los datos de la investigación proceden de ASPREE, un amplio estudio sobre ácido acetilsalicílico realizado con 18.846 personas mayores de 65 años en Estados Unidos y Australia. Durante 80.976 años-persona de seguimiento, se identificaron 566 nuevos casos de demencia. El uso inicial de inhibidores de la bomba de protones, en comparación con la falta de uso, no se asoció con la demencia de nueva aparición (HR: 0,86; IC 95%: 0,70 a 1,05).
La absorciometría de rayos X de doble energía (DEXA) para determinar la densidad ósea podría ser un medio para identificar a las personas con riesgo de demencia. En un análisis de más de 900 participantes en el estudio, las mujeres de 70 años con una calcificación de la aorta abdominal más avanzada, observada en las imágenes laterales de la columna vertebral durante una absorciometría de rayos X de doble energía, tenían un mayor riesgo de demencia. En comparación con las mujeres que tenían una calcificación de la aorta abdominal baja, las mujeres con calcificación de la aorta abdominal moderada y extensa tenían más probabilidades de ser hospitalizadas por demencia tardía (9,3% baja, 15,5% moderada y 18,3% extensa) y de morir (2,8%, 8,3% y 9,4%, respectivamente). Tras el ajuste multivariable, las mujeres con calcificación de la aorta abdominal moderada tenían un riesgo relativo de hospitalización por demencia a una edad avanzada o de muerte dos y tres veces mayor que sus homólogas que tenían calcificación de la aorta abdominal baja. Los investigadores señalan que las imágenes de densitometría ósea pueden ser una forma novedosa, no invasiva y escalable de identificar a las mujeres con más riesgo de desarrollar demencia.
Más allá de los nuevos medios para abordar el riesgo, preocupa el hecho de que muchos estadounidenses no estén tomando suficientes medidas para prevenir la demencia reduciendo los factores de riesgo modificables conocidos. Los datos de Centers for Disease Control and Prevention (CDC) de Estados Unidos muestran que casi la mitad de todos los adultos estadounidenses de 45 años o más tienen factores de riesgo modificables para la enfermedad de Alzheimer y demencias relacionadas, entre ellos, hipertensión, bajos niveles de actividad física y obesidad. Más de un tercio (35%) de los adultos tenían obesidad, 19% tenían diabetes, 18% tenían depresión, 15% fumaban y 10% bebían en exceso. Más de 1 de cada 10 (11,3%) adultos encuestados declararon un deterioro cognitivo subjetivo, un indicador temprano de posible enfermedad de Alzheimer y demencias relacionadas futuras. La prevalencia del deterioro cognitivo subjetivo aumentó de aproximadamente 4% en adultos sin factores de riesgo modificables para enfermedad de Alzheimer y demencias relacionadas a 25% para aquellos con cuatro o más factores de riesgo.
Si bien el interés por la demencia siempre es considerable, las recientes investigaciones sobre los factores de riesgo lo aumentaron aún más. Desde el herpes zóster hasta la densitometría ósea, los hallazgos clave de nuevos estudios significativos dieron lugar a la Tendencia clínica de esta semana.
Créditos:
Fuente: Medscape
Regresar










.gif)
